股関節骨折の基礎知識|骨折の種類・症状・診断から治療までの流れを徹底解説

股関節の骨折は、単なる「足のケガ」に留まらず、その後の歩行能力や生活の質(QOL)に直結する重大な負傷です。
特に股関節は、体重を支えるカナメであるため、どの部分をどのように骨折したかによって、選ばれる治療法やリハビリの期間が大きく異なります。
「ただの打撲だと思っていたら骨折だった」
「手術が必要と言われたが、どんな選択肢があるのか」
といった不安に対し、本記事では股関節骨折の全体像を解剖学的な視点から紐解きます。
骨折のタイプごとの違いを正しく理解し、適切な治療とリハビリへ進むためのガイドとしてお役立てください。
股関節骨折は「どこが折れるか」で名前が変わる

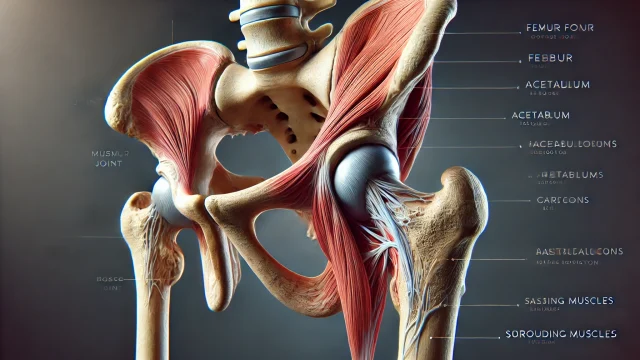
股関節の骨折とは、専門的には太ももの骨の付け根付近が折れる「大腿骨近位部(だいたいこつきんいぶ)骨折」を指します。
この部位は、骨盤の穴にはまり込む丸い「骨頭(こっとう)」、その下の細い「頸部(けいぶ)」、そして筋肉がつく出っ張りである「転子部(てんしぶ)」という3つのパーツで構成されています。
折れる場所が数センチずれるだけで、骨のくっつきやすさや手術の難易度が劇的に変わるため、正確な診断が治療の第一歩となります。
関節包の内側で起きる「大腿骨頸部骨折」
骨の「首」にあたる細い部分で、関節を包む袋(関節包)の内側で発生する骨折を大腿骨頸部骨折と呼びます。
この場所の最大の特徴は、解剖学的に血管の通り道が非常に限られている点にあります。
骨折によってこれらの血管が断たれてしまうと、骨の頭の部分に栄養が届かなくなり、骨がくっつかない「偽関節」になったり、後から骨が腐ってしまう「骨頭壊死(こっとうえし)」を引き起こしたりするリスクが非常に高い場所です。
そのため、ズレが大きい場合には、自分の骨を繋ぐのではなく、最初から金属製の人工骨頭に入れ替える手術が検討されることが一般的です。
関節包の外側で起きる「大腿骨転子部骨折」
一方で、関節包の外側にある、筋肉が多く付着する出っ張り部分での骨折を大腿骨転子部骨折と呼びます。
頸部骨折とは対照的に、この部位は周囲の筋肉から豊富な血流が得られるため、骨自体は比較的くっつきやすいという性質を持っています。
しかし、その分だけ折れた際の出血量が多くなりやすく、足の付け根に激しい腫れや内出血が現れるのが特徴です。
また、この部分は力がかかりやすく骨が粉々に砕けやすいため、骨を強固に繋ぎ止めるための頑丈な金属の棒(ネイル)やネジを用いた固定術が必要となります。
「これって骨折?」見逃してはいけない主な症状

股関節を骨折した直後の最も分かりやすいサインは、足の付け根にあたる鼠径部(そけいぶ)に走る急激な激痛です。
多くの場合、その場から立ち上がることさえ困難になり、自分の意志で足を動かそうとすると関節の奥に鋭い痛みが響きます。
また、骨が完全に折れてズレが生じているときには、外見上の大きな変化として、折れた側の足が健康な側に比べて数センチ短く見えたり、つま先が不自然に外側へパタンと倒れてしまったりする現象がよく見られます。
これは、股関節周囲の強力な筋肉が、折れた骨を引き上げたり外側に捻ったりするために起こる、股関節骨折に特有の形です。
痛みが弱くても油断できない「隠れた骨折」の怖さ
一方で、すべての股関節骨折が「一歩も動けないほどの激痛」で始まるとは限らないのが、このケガの非常に厄介な点です。
骨にひびが入っただけのような不全骨折(ふぜんこっせつ)や、折れた骨同士がガッチリと噛み合って動かない嵌頓(かんとん)骨折の場合、受傷直後でも「なんとか歩けてしまう」ことがあります。
患者様は「少しひねっただけ」「筋肉痛のような重だるさがある」と自己判断しがちですが、そのまま荷重をかけ続けて生活していると、ある瞬間に骨のズレが一気に進み、取り返しのつかない重症化を招くリスクがあります。
転倒のあとに「付け根の違和感が数日経っても引かない」という感覚があるなら、それは体が発している緊急の警告かもしれません。
病院で行われる精密検査と診断のプロセス

病院に到着して最初に行われるのは、骨の状態を大まかに把握するためのレントゲン検査です。
レントゲンは骨折の有無や骨のズレ、関節の変形を確認するための非常に有効な手段ですが、実はこれだけでは不十分なケースも少なくありません。
骨にひびが入った状態の不全骨折や、骨が複雑に重なり合って折れている場合、レントゲンの角度によっては骨折線が隠れてしまい、異常なしと見落とされてしまうリスクがあるからです。
そのため、痛みの原因がはっきりしないときには、さらに踏み込んだ精密検査が不可欠となります。
そこで重要な役割を果たすのが、CT検査やMRI検査です。
CT検査は骨を立体的に、かつ細切れの断面として描き出すことができるため、骨折した破片がどの方向にどれくらいズレているかをミリ単位で把握するのに適しています。
これは手術の計画を立てる上で、医師にとって最も重要な情報源となります。
一方で、MRI検査は骨の中に生じているわずかな炎症や出血を敏感に捉えることができるため、レントゲンやCTでは全く異常が見られないような、ごく初期の「隠れた骨折」を極めて高い精度で見つけ出すことが可能です。
特に、転倒後に「歩けるけれど痛みが続く」といった微妙なケースにおいて、MRIは早期治療を開始するための決定打となります。
早期離床を実現するための手術療法と保存療法の選択

股関節骨折の治療方針を決定する上で、現代の医療が最も重視しているのは「いかに早くベッドから離れて動ける状態を作るか」という点です。
骨折の痛みによって寝たきりの状態が長引くと、筋力の低下だけでなく、肺炎や褥瘡(床ずれ)、さらには認知機能の低下といった全身の合併症を招くリスクが急激に高まってしまうからです。
そのため、全身の状態が許す限りは、早期の手術が第一選択となります。
自身の骨を活かして繋ぎ止める「骨接合術」
骨折のズレが少ない場合や、周囲の血流が豊富で骨がくっつきやすい「転子部骨折」などでは、自分の骨を活かして固定する骨接合術が主に選ばれます。
これは、骨の中に頑丈な金属の棒(ネイル)を通したり、外側からプレートとネジを組み合わせて固定したりする方法です。
この手術の目的は、折れた骨同士を本来の位置で強固に繋ぎ止め、骨が自然に癒合するのを助けることにあります。
手術後はリハビリを通じて段階的に体重をかけていくことで、再び自分自身の骨で体を支える能力の回復を目指します。
痛んだ部分を人工物に置き換える「人工骨頭挿入術」
一方で、血流が断たれて骨がくっつく見込みが著しく低い「頸部骨折」や、骨の損傷が激しい場合には、折れた骨の頭の部分を取り除き、金属やセラミック製の人工物に置き換える人工骨頭挿入術が行われます。
この治療の最大の利点は、骨がくっつくのを待つ必要がないため、手術の翌日からでもしっかりと体重をかけて歩行練習を開始できる点にあります。
早期に「自分の足で歩ける」という自信を取り戻すことは、寝たきりによる二次的な被害を防ぐ上で極めて強力な手段となります。
手術を行わない「保存療法」が検討されるケース
持病が非常に重く手術そのものに身体が耐えられない場合や、骨折のズレが全くなく安静のみで治癒が期待できる極めて特殊なケースに限り、手術をしない保存療法が選択肢に上がります。
しかし、保存療法は数週間にわたってベッド上での絶対安静を強いることになり、結果として歩行能力が著しく低下したり、全身が弱りきってしまうリスクを常に孕んでいます。
そのため、あくまで患者様の全身状態を最優先に考え、医師や家族が慎重に協議を重ねた上での、例外的な選択肢として位置づけられています。
完治に向けたリハビリテーションの重要性

手術が無事に終わったからといって、それで治療が完結するわけではありません。
股関節骨折における本当の勝負は、手術直後から始まるリハビリテーションにあると言っても過言ではありません。
リハビリの最大の目的は、低下した筋力を戻すことだけではなく、怪我をする前のような「自立した生活」を一日でも早く取り戻すことにあります。
手術の翌日から始まる「早期離床」のステップ
現代のリハビリテーションでは、手術が終わった翌日、早ければ当日中からベッドの上で体を起こす訓練を開始します。
これは、長時間の寝たきりによる心肺機能の低下や、関節が固まってしまう「拘縮(こうしゅく)」を防ぐためです。
まずは椅子に座る、ベッドから車椅子へ移るといった基本的な動作から始め、少しずつ患部に体重をかける練習へと進みます。
人工骨頭挿入術を受けた場合は、手術直後から強い負荷をかけることが可能なため、早い段階で歩行練習に移行できるのが大きな強みです。
歩行の再獲得と日常生活動作の訓練
平行棒の中での歩行から始まり、歩行器、そして杖を使った歩行へと段階的にステップアップしていきます。
単に真っ直ぐ歩くだけでなく、段差の上り下りや、椅子からの立ち座り、さらには靴下を履く、階段を昇るといった日常生活に欠かせない具体的な動作(ADL)を一つずつ訓練していきます。
股関節の可動域を広げる訓練と並行して、体幹やお尻の筋肉を再構築することで、再び転倒しないためのバランス能力を養うことが、完治への確実なロードマップとなります。
リハビリは時に辛い道のりとなることもありますが、専門家と二人三脚で挑むこのプロセスこそが、再び自分の足で自由に歩くための最も重要な治療と言えます。
まとめ

股関節骨折は、折れる場所によって「頸部骨折」と「転子部骨折」に分けられ、それぞれ治療や合併症のリスクが異なります。
放置は寝たきりに直結するため、レントゲンやMRIによる迅速な診断、そして早期の手術と翌日からのリハビリテーションが極めて重要です。
痛みや足の違和感を「年のせい」と見逃さず、適切な治療ステップを早期に踏むことが、健やかな歩みを取り戻すための唯一の道となります。