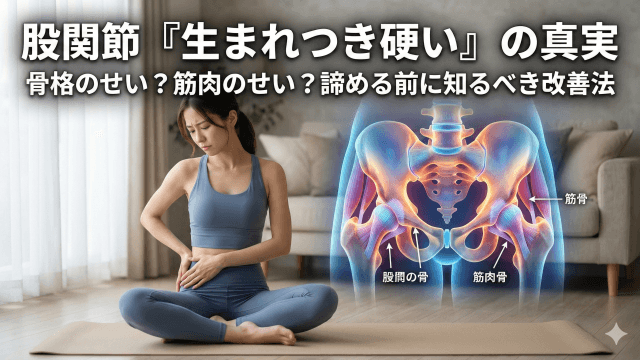
【完全解説】変形性股関節症は何歳から発症する?
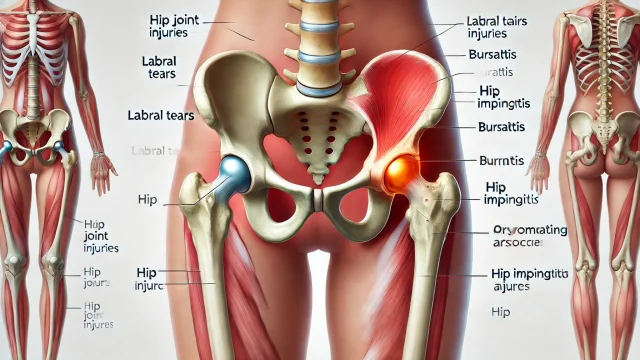 変形性股関節症は、加齢とともに股関節の軟骨が摩耗し、痛みや可動域の制限を引き起こす慢性疾患です。
変形性股関節症は、加齢とともに股関節の軟骨が摩耗し、痛みや可動域の制限を引き起こす慢性疾患です。
特に中高年の女性に多く発症し、日常生活に大きな影響を及ぼします。
しかし、適切なストレッチや運動、生活習慣の見直しを行うことで、発症リスクを低減し、症状の進行を抑えることが可能です。
本記事では、変形性股関節症が何歳から発症するのか、発症リスク、原因、予防策、治療法について詳しく解説します。
適切な知識を身につけ、股関節の健康を守るための実践的な対策を学びましょう。
変形性股関節症とは?
変形性股関節症は、股関節の軟骨が摩耗し、関節の機能が低下する疾患です。
主に加齢に伴う変化が原因ですが、先天的な股関節の異常や過度な負担が要因となることもあります。
進行すると痛みや可動域の制限が発生し、日常生活に影響を及ぼす可能性があります。早期の発見と適切なケアが症状の進行を遅らせるカギとなります。
定義とメカニズム
変形性股関節症とは、股関節の軟骨がすり減ることで関節が変形し、痛みや可動域の制限を引き起こす疾患です。
関節軟骨がすり減ると、骨同士が直接こすれ合い、炎症や痛みを伴います。
この変性は徐々に進行し、最終的には歩行や日常生活に支障をきたすことがあります。
主な症状
変形性股関節症の主な症状には、以下のようなものがあります。
- 股関節の痛み(特に歩行時や立ち上がり時)
- 股関節のこわばり(朝起きたときや長時間座った後)
- 可動域の制限(足を広げたり曲げたりしにくくなる)
- 歩行困難(痛みがひどくなると歩行が不安定になる)
病気の進行過程
変形性股関節症の進行は、以下のような段階に分かれます。
- 初期段階:軽度の痛みや違和感があるが、日常生活にはあまり支障がない。
- 中期段階:痛みが強くなり、長時間の歩行や階段の昇降が困難になる。
- 重度段階:関節の変形が進み、安静時にも痛みを感じる。手術が検討されることも。
変形性股関節症は何歳から発症するのか?

変形性股関節症は、一般的に40代以降に発症することが多いですが、股関節の構造異常を持つ人や激しいスポーツを行う人では、20代や30代で発症するケースもあります。
加齢とともに関節の摩耗が進み、痛みや可動域の制限が生じるため、特に中高年以降の人は注意が必要です。
発症を防ぐためには、定期的な運動と適切な生活習慣の維持が重要です。
発症年齢の実態
変形性股関節症は高齢者に多い病気ですが、若年層でも発症することがあります。
一般的には40代以降に発症することが多いものの、先天性の股関節疾患(先天性股関節脱臼や臼蓋形成不全)を持つ人は20代や30代でも発症することがあります。
年代別のリスク
- 20代~30代:股関節の疾患を持つ人や過度なスポーツをする人にリスクがある。
- 40代~50代:初期症状が出やすく、痛みを感じ始める人が増える。
- 60代以降:関節の摩耗が進み、症状が顕著になる。
症状の初期化と年齢
年齢が若いうちは、関節軟骨の修復能力が高いため、軽い症状は自然に改善することもあります。
しかし、加齢とともに修復力が低下し、症状が慢性化しやすくなります。そのため、早めのケアが重要です。
変形性股関節症の原因

変形性股関節症の発症には、遺伝的要因や生活習慣、運動不足などが関与しています。
家族に同じ疾患を持つ人がいる場合、遺伝的な影響で発症リスクが高くなります。
また、肥満や長時間の同じ姿勢による股関節への負担も原因の一つです。適度な運動と健康的な食生活を心がけることで、予防や進行抑制が期待できます。
遺伝的要因
変形性股関節症には遺伝的な要因が関与していることが知られています。
特に、先天性股関節脱臼や臼蓋形成不全を持つ人は発症リスクが高くなります。
また、家族に変形性股関節症の人がいる場合、同じ疾患を発症する可能性が高まります。
生活習慣と体重
股関節には体重の負荷がかかるため、肥満は大きなリスク要因の一つです。
体重が増えると股関節にかかる負担が増し、軟骨のすり減りが早まります。
また、姿勢の悪さや不適切な歩き方も股関節に負担をかけ、発症を早める原因となります。
運動不足がもたらす影響
適度な運動は股関節の健康維持に不可欠です。運動不足により筋力が低下すると、股関節を支える力が弱まり、関節の摩耗が進みやすくなります。
特に、股関節周りの筋肉(大腿四頭筋や中殿筋)を鍛えることが、発症の予防につながります。
変形性股関節症は加齢とともにリスクが高まりますが、適切な予防策を取ることで発症を遅らせたり、症状の進行を抑えたりすることが可能です。
日常的なケアや運動を取り入れることで、股関節の健康を維持しましょう。
女性に多い理由とその背景

変形性股関節症は男性よりも女性に多く見られます。
その理由として、ホルモンの変化、骨格の違い、生活習慣が関係しています。特に閉経後にエストロゲンの分泌が減少すると、骨や関節の健康が損なわれやすくなります。
また、女性は骨盤が広く、股関節にかかる負担が大きいため、関節の摩耗が進みやすいのも要因です。
さらに、家事や育児などで無理な姿勢を取る機会が多く、股関節に負担をかける生活習慣も影響しています。
ホルモンの影響
女性ホルモンであるエストロゲンは関節の健康を保つ役割を持っています。
しかし、閉経後にエストロゲンの分泌が減少すると、関節軟骨の劣化が進みやすくなり、変形性股関節症のリスクが高まります。
身体的特徴とリスク
女性は男性に比べて骨盤が広いため、股関節にかかる負担が大きくなります。
また、筋力が男性よりも弱いため、関節への負担を軽減する能力が低くなります。
社会的要因
女性は家事や育児、介護などで股関節に負担をかける動作をする機会が多いことも、発症率が高い理由の一つです。
変形性股関節症の初期症状とチェック方法
変形性股関節症の初期段階では、違和感や軽い痛みが現れます。
特に長時間座った後や朝起きた直後に股関節のこわばりを感じることが多く、歩き始めに痛みが生じることもあります。
症状が進行すると、可動域が狭くなり、足を開く動作やしゃがむことが難しくなります。
早期発見のためには、日常生活の中で違和感を感じたときにセルフチェックを行い、必要に応じて医師の診断を受けることが重要です。
痛みの特徴
変形性股関節症の初期段階では、股関節周辺に鈍い痛みを感じることが多いです。
特に長時間の歩行や階段の昇降で痛みが出やすくなります。
日常生活でのチェックポイント
- 朝起きたときに股関節がこわばる
- 長時間座った後に痛みが出る
- 靴下を履く動作がしにくくなる
医師による診断基準
レントゲンやMRI検査によって軟骨のすり減りや関節の変形を確認します。
また、医師による触診や可動域テストも診断に重要です。
変形性股関節症のストレッチと運動
変形性股関節症の予防と進行抑制には、適度なストレッチや運動が効果的です。
ストレッチにより筋肉の柔軟性を向上させることで、股関節への負担を軽減できます。また、筋力を鍛える運動を取り入れることで、関節をしっかり支えられるようになります。
日常生活に取り入れやすい運動としては、水中ウォーキングや軽いスクワット、デスクワーク中のストレッチが挙げられます。
こうした習慣を継続することで、変形性股関節症の発症リスクを下げることができます。
故障を防ぐストレッチ
変形性股関節症を予防し、症状の進行を抑えるためには、適切なストレッチが重要です。
特に、股関節周囲の筋肉を柔軟に保つことで、関節への負担を軽減できます。ストレッチのポイントは、無理をせず、ゆっくりとした動作で行うことです。
- 股関節回しストレッチ:仰向けになり、片方の膝を胸に引き寄せ、ゆっくりと円を描くように回します。
- 太ももの前後ストレッチ:片膝を曲げ、反対側の足を後方に伸ばし、股関節を開くようにストレッチします。
- 内転筋ストレッチ:足を肩幅より広めに開き、体をゆっくりと左右に移動させながら内ももを伸ばします。
これらのストレッチを毎日継続することで、関節の柔軟性を維持し、故障を予防することができます。
痛み軽減のための運動方法
痛みを和らげるためには、適度な運動が欠かせません。
運動により筋力が強化され、股関節への負担を軽減できます。以下の運動がおすすめです。
- 水中ウォーキング:水の浮力により関節への負担が少なく、筋力を効率よく鍛えられます。
- スクワット(軽め):椅子を利用して、軽く腰を落とす動作を行い、股関節周囲の筋肉を鍛えます。
- ヒップアブダクション:横向きに寝て、上側の脚をゆっくりと持ち上げることで、中殿筋を強化できます。
痛みが強いときは無理をせず、適度な運動を心がけることが大切です。
生活の中でできる簡単な運動
日常生活の中で、無理なくできる運動を取り入れることで、変形性股関節症の進行を防ぐことができます。
- 階段を利用する:エレベーターやエスカレーターを避け、できるだけ階段を使うことで筋力を維持できます。
- 座ったままでできるストレッチ:デスクワーク中に膝を抱えるようにして股関節をストレッチする。
- 立ち仕事の合間にストレッチ:足を前後に開いて股関節を伸ばす動作を取り入れる。
これらの運動を習慣化することで、股関節の健康を維持しやすくなります。
変形性股関節症における手術とその後

進行が進んで痛みが強くなると、手術が必要になることがあります。
手術には関節鏡視下手術、骨切り術、人工股関節置換術などの選択肢があり、症状の進行度に応じて適切な方法が選ばれます。
特に人工股関節置換術は、痛みを大幅に軽減し、可動域を回復させることができますが、術後のリハビリが欠かせません。
手術後は、歩行訓練や筋力回復のためのリハビリを継続し、関節の機能を維持することが重要です。
手術の種類と選択肢
変形性股関節症の進行が進み、保存療法では改善が難しい場合、手術が選択肢となります。手術には以下のような種類があります。
- 関節鏡視下手術:軽度の変形性股関節症に適用される手術で、関節内の損傷部位を除去します。
- 骨切り術:骨の位置を調整し、関節の負担を軽減する方法。
- 人工股関節置換術:重度の症例に適用され、関節を人工のものに置き換える手術です。
どの手術を選択するかは、症状の進行度や患者のライフスタイルによって異なります。
人工関節の利点と欠点
人工股関節置換術には、メリットとデメリットがあります。
利点
- 強い痛みから解放される
- 関節の可動域が改善する
- 日常生活がより快適になる
欠点
- 人工関節の寿命があり、再手術の可能性がある
- 術後のリハビリが必要
- 感染症のリスクがある
手術の決断は慎重に行う必要があり、医師との十分な相談が重要です。
術後の生活とリハビリ
手術後は適切なリハビリを行うことで、スムーズに回復できます。
- 手術後すぐ:リハビリ専門家の指導のもと、軽いストレッチや歩行訓練を開始。
- 退院後1~3ヶ月:日常生活の動作をスムーズにするための運動を継続。
- 半年以降:運動習慣をつけ、関節の負担を軽減する。
リハビリを怠ると、関節の動きが悪くなるため、計画的に行うことが大切です。
変形性股関節症の進行とその影響
変形性股関節症が進行すると、歩行困難や階段昇降の制限、長時間座ることが難しくなるなど、日常生活に支障をきたします。
放置すると、他の関節にも負担がかかり、膝や腰に痛みが広がる可能性があります。
そのため、早期に症状を発見し、適切な治療や運動を取り入れることが大切です。
定期的な健康診断や、痛みが出たらすぐに医師に相談することで、進行を抑えることができます。
進行がもたらす日常生活の制限
変形性股関節症が進行すると、以下のような日常生活の制限が生じることがあります。
- 長時間の歩行が困難になる
- 階段の上り下りが苦痛になる
- 座る、立つ動作がスムーズにできなくなる
このような制限があると、外出や仕事に影響を与えるため、早期対策が重要です。
放置した場合のリスク
症状を放置すると、股関節の変形が進行し、さらに深刻な状態になります。
- 関節の摩耗が進み、慢性的な痛みを伴う
- 変形が進み、歩行補助具が必要になる
- 他の関節(膝や腰)にも負担がかかり、二次的な問題を引き起こす
放置せず、適切な治療を受けることが大切です。
進行の早期発見と対策
早期に変形性股関節症の進行を発見し、適切な対策を講じることで、生活の質を維持できます。
- 定期的な健康診断:関節の状態をチェックし、早期発見を目指す。
- 痛みが出たら早めに受診:軽い違和感でも、医師に相談する。
- 適切な運動の継続:関節に負担をかけない運動を取り入れる。
変形性股関節症は進行性の疾患ですが、適切な管理を行えば、快適な生活を送ることが可能です。
【まとめ】変形性股関節症は何歳から?

変形性股関節症は加齢に伴いリスクが高まりますが、適切な予防策を取ることで発症を遅らせたり、症状の進行を抑えたりすることが可能です。
本記事では「変形性股関節症 何歳から」というテーマで発症リスクや予防方法を解説しました。
日常生活に適度なストレッチや運動を取り入れ、関節への負担を減らすことで、健康な股関節を維持することができます。
また、症状が進行した場合でも、手術やリハビリを適切に行えば、痛みを軽減し快適な日常生活を送ることが可能です。
変形性股関節症の早期対策を実践し、健康な生活を維持しましょう。