変形性股関節症は、股関節の軟骨がすり減ることで痛みや可動域の制限を引き起こす疾患です。
特に中高年の女性に多く見られるのが特徴で、その背景にはホルモンの変化や筋力の違い、妊娠・出産といった要因が関係しています。
本記事では、変形性股関節症が女性に多い理由を解説し、予防や対策について詳しく紹介します。
早期発見と適切な対応が進行を遅らせるカギとなるため、股関節に違和感を覚えたら生活習慣の見直しやストレッチを取り入れることが大切です。
症状が悪化する前に、できることから始めてみましょう。
変形性股関節症とは?
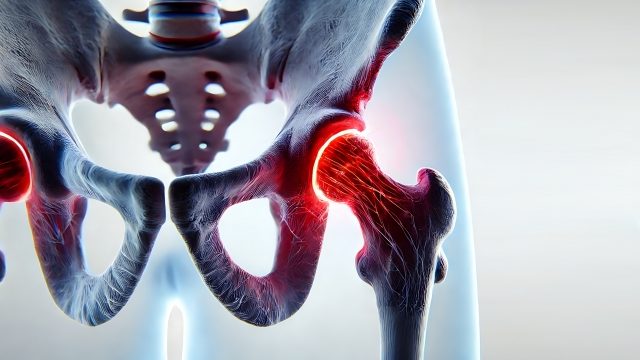
変形性股関節症(へんけいせいこかんせつしょう)は、股関節の軟骨がすり減り、関節の変形や痛みを引き起こす疾患です。
主に加齢に伴って進行しますが、遺伝的要因や外傷、先天性の股関節疾患(先天性股関節脱臼など)も関係しています。
股関節は体重を支える重要な関節であり、軟骨がすり減ることでスムーズな動きができなくなり、炎症が生じて痛みが発生します。
初期段階では違和感や軽い痛み程度ですが、進行すると歩行困難や関節の可動域制限が起こります。
特に中高年の女性に多くみられ、日常生活に大きな影響を及ぼすため、早期の対策が重要とされています。
変形性股関節症の基本的な症状
変形性股関節症の代表的な症状には、股関節の痛み、可動域の制限、歩行の困難さがあります。
初期段階では、長時間歩いたり立ち続けたりした後に股関節に違和感を覚える程度ですが、進行するにつれて痛みが強くなり、動作のたびに負担を感じるようになります。
特に、階段の昇降やしゃがむ動作、立ち上がる際に痛みが現れることが多いです。
また、股関節の可動域が狭くなり、足を広げたり内側に動かしたりすることが難しくなる場合もあります。
さらに、症状が悪化すると筋力の低下や姿勢の変化が生じ、骨盤の傾きや脚長差が発生することもあります。
変形性股関節症の発症メカニズム
変形性股関節症は、股関節の軟骨が摩耗し、関節の構造が変化することで発症します。
関節軟骨は、骨同士が直接こすれ合わないようにするクッションの役割を持っていますが、加齢や過度の負担によって徐々に摩耗します。
軟骨がすり減ると、関節の動きが滑らかでなくなり、炎症が生じて痛みを引き起こします。
さらに、軟骨が失われることで骨同士が直接接触し、骨棘(こつきょく)と呼ばれる異常な骨の増殖が起こります。
これにより関節の変形が進み、股関節の可動域が制限され、歩行が困難になることが多いです。
影響を受ける関節と周辺組織
変形性股関節症は、股関節だけでなく、周囲の筋肉や靭帯、神経にも影響を及ぼします。
股関節の軟骨が摩耗すると、関節周辺の筋肉が硬くなり、柔軟性が低下します。
特に、大腿四頭筋や中殿筋が影響を受けやすく、これらの筋肉が衰えることで、股関節の安定性が低下し、さらに症状が悪化する悪循環が生まれます。
また、股関節の変形が進行すると、骨盤のバランスが崩れ、腰や膝に負担がかかることもあります。これにより、腰痛や膝痛が併発するケースも少なくありません。
変形性股関節症が女性に多い理由

変形性股関節症は男性よりも女性に多く発症します。
その理由として、ホルモンの影響、体重や筋力の関係、妊娠や出産との関連性が挙げられます。
女性は閉経後にエストロゲンが減少し、骨や関節の健康を維持する力が弱まるため、変形性股関節症のリスクが高まります。
また、男性に比べて筋力が弱く、股関節にかかる負担が大きくなりやすいのも一因です。
さらに、妊娠や出産によって骨盤周囲の靭帯が緩み、股関節にかかるストレスが増えることも関係しています。
ホルモンの影響とそのメカニズム
女性ホルモンであるエストロゲンは、骨や関節の健康維持に重要な役割を果たします。
エストロゲンは関節軟骨の代謝を調整し、炎症を抑える働きがあります。
しかし、閉経を迎えるとエストロゲンの分泌量が減少し、軟骨の劣化が進みやすくなります。
その結果、関節の摩耗が早まり、変形性股関節症の発症リスクが高まります。
さらに、エストロゲンが減少すると骨密度も低下し、骨粗しょう症のリスクが高まるため、股関節の負担が増し、症状の進行を加速させる可能性があります。
体重と筋力の関係
体重が増加すると、股関節にかかる負担も大きくなります。
特に、女性は男性に比べて筋肉量が少ないため、関節を支える力が弱く、股関節に過剰な負担がかかりやすいです。
また、運動不足によって筋力が低下すると、股関節を安定させる力が弱まり、変形性股関節症の進行を早める原因になります。
適度な運動によって筋力を維持し、股関節にかかる負担を軽減することが、予防のためには重要です。
妊娠や出産との関連性
妊娠中はリラキシンというホルモンが分泌され、骨盤の靭帯が緩みます。
これは出産時に骨盤を広げるための自然な作用ですが、同時に股関節の安定性を低下させ、負担が増える原因にもなります。
また、出産後に骨盤の歪みが残った場合、股関節に偏った負荷がかかり、変形性股関節症のリスクが高まることがあります。
さらに、産後に育児で無理な姿勢を続けることも、股関節に悪影響を及ぼす要因の一つです。
変形性股関節症の初期症状
変形性股関節症は徐々に進行する疾患であり、初期段階では軽い違和感や痛みが見られる程度のことが多いため、見逃されがちです。
しかし、この初期の段階で適切なケアを行うことで、進行を遅らせたり、症状を軽減したりすることが可能です。
最も一般的な初期症状は、股関節周辺の痛みやこわばりです。
特に、朝起きた直後や長時間同じ姿勢を取った後に違和感を覚えることが多く、歩き出すと徐々に楽になることもあります。
また、動作時に関節の違和感を感じることがあり、正座やしゃがみ込む動作がしづらくなることも初期症状の一つです。
さらに、日常生活の中でのちょっとした変化(例えば階段の昇降が大変になる、長時間の歩行が辛くなるなど)にも注意を払うことが重要です。
痛みとその進行
変形性股関節症の痛みは、初期段階では軽度で、一時的に現れることがほとんどです。
例えば、長時間歩いた後や、運動をした後に軽い痛みを感じることがあります。
しかし、症状が進行すると、痛みの頻度が増え、安静時にも痛みを感じるようになります。
特に、立ち上がる時や階段を上る際に痛みを強く感じるケースが多いです。また、関節の軟骨がすり減ることで炎症が生じ、夜間に痛みで目が覚めることもあります。
さらに悪化すると、歩くたびに痛みを感じ、歩行が困難になることもあります。
痛みの進行を抑えるためには、早い段階で医師の診察を受け、適切な治療やリハビリを始めることが重要です。
日常生活への影響
変形性股関節症の進行によって、日常生活にさまざまな影響が現れます。
例えば、立ち上がる動作や歩行が困難になり、活動量が減ることで体力の低下を招くことがあります。
また、痛みをかばうことで姿勢が崩れ、腰や膝にも負担がかかることが多いです。
さらに、買い物や掃除などの日常的な動作にも支障が出ることがあり、外出の機会が減ることで社会活動にも影響を及ぼすことがあります。
痛みが強くなると、睡眠の質が低下し、ストレスや精神的な負担も増えるため、早期に適切な対処をすることが重要です。
見逃しがちな初期症状
変形性股関節症の初期症状は、痛みだけではなく、股関節のこわばりや動かしにくさとして現れることもあります。
例えば、朝起きた直後に股関節がこわばっている、長時間座った後にスムーズに歩き出せないなどの症状が見られます。
また、運動や長時間の歩行後に軽い違和感を感じることもありますが、これを単なる疲れと勘違いしてしまうことが多いです。
さらに、片足を引きずるような歩き方になったり、靴底の減り方に左右差が出たりすることも、初期のサインである可能性があります。
こうした些細な変化を見逃さず、早めに医師の診察を受けることが大切です。
変形性股関節症の診断方法

変形性股関節症の診断は、医療機関での診察や画像検査によって行われます。
股関節の痛みや違和感を感じた場合、できるだけ早く専門医を受診し、適切な診断を受けることが重要です。
診断では、患者の症状や生活習慣を詳しく聞き取る問診、関節の動きや可動域を確認する身体診察、さらにレントゲンやMRIなどの画像検査が行われます。
これらの検査によって、関節の軟骨の状態や骨の変形の有無を確認し、進行度を評価します。早期発見・早期治療が、進行を遅らせるための鍵となります。
医療機関での受診
股関節の痛みや違和感を感じたら、まずは整形外科を受診するのが一般的です。
医師は、問診で症状の発生時期や痛みの程度、日常生活への影響について詳しく聞き取ります。
その後、関節の可動域や筋力の状態を調べるための身体診察を行い、痛みの原因や進行度を把握します。
必要に応じて、レントゲンやMRI検査を実施し、股関節の軟骨や骨の状態を確認します。
初期段階では痛みが軽いため、「年齢のせい」と自己判断してしまう人も多いですが、早期に診断を受けることで進行を抑える治療が可能になります。
診断に使われる検査
変形性股関節症の診断には、以下のような検査が用いられます。
レントゲン検査(X線)
股関節の骨の変形や軟骨のすり減りの程度を確認するために、最も一般的に行われる検査です。
進行が進むと、関節の隙間が狭くなっている様子や、骨棘(こつきょく)と呼ばれる骨の異常な増殖が確認できます。
MRI検査
レントゲンでは確認できない初期の軟骨の変性や炎症の有無を詳細に調べるために行われます。
特に、痛みの原因が関節内の炎症や筋肉・靭帯の異常によるものかどうかを判断するために有効です。
CTスキャン
骨の形状や変形の程度をより詳細に確認するために用いられることがあります。
手術を検討する際に、正確な骨の状態を把握するために活用されることが多いです。
超音波検査(エコー)
炎症や滑液包の腫れをリアルタイムで観察するために使用されます。
特に、痛みの原因が炎症によるものである場合に有効です。
専門医の役割
変形性股関節症の診断や治療には、整形外科医の専門的な知識が不可欠です。
専門医は、症状の進行度を正確に評価し、適切な治療計画を立てる役割を担います。
初期段階では、リハビリや運動療法を中心とした治療が推奨されることが多く、症状が進行した場合には手術(人工股関節置換術など)が検討されます。
患者のライフスタイルや希望に応じた治療法を選択し、長期的なケアを行うことが重要です。
変形性股関節症の治療法の選択肢
変形性股関節症の治療には、症状の進行度や患者のライフスタイルに応じてさまざまな選択肢があります。
初期段階では薬物療法やリハビリによる保存療法が中心となりますが、症状が進行し、日常生活に支障をきたす場合は手術も選択肢の一つとなります。
患者の年齢や活動レベル、関節の損傷の程度に応じて、最適な治療法を選ぶことが重要です。
特に、早期の段階で適切な治療を行うことで、病気の進行を遅らせることが可能です。
薬物療法とその効果
薬物療法は、痛みや炎症を抑えることを目的として行われます。
代表的な薬剤には以下のようなものがあります。
非ステロイド性抗炎症薬(NSAIDs)
痛みや炎症を抑える効果があり、初期の段階でよく使用されます。
例:ロキソプロフェン、イブプロフェン、セレコキシブなど。
長期使用すると胃腸障害を引き起こす可能性があるため、注意が必要です。
鎮痛剤(アセトアミノフェンなど)
NSAIDsよりも胃腸への負担が少なく、軽度の痛みに有効です。
ヒアルロン酸注射
股関節内にヒアルロン酸を注射し、関節の滑りを良くして痛みを軽減します。
効果は一時的であり、定期的な注射が必要になることがあります。
ステロイド注射
炎症が強い場合に、即効性のあるステロイドを関節内に注射します。
繰り返し使用すると関節の損傷を進める可能性があるため、慎重に行われます。
薬物療法はあくまで症状を緩和するものであり、根本的な治療にはなりません。そのため、リハビリや生活習慣の改善と組み合わせて治療を進めることが重要です。
手術についての考慮
保存療法で症状の改善が見られない場合や、痛みが強く日常生活に支障をきたす場合には、手術が検討されます。主な手術方法には以下のようなものがあります。
骨切り術(骨を削る手術)
関節の負担を減らすために、骨の形を調整する手術です。
比較的若い患者に行われることが多いですが、リハビリに時間がかかります。
人工股関節置換術(THA: Total Hip Arthroplasty)
進行した変形性股関節症に対して最も一般的な手術です。
痛みが劇的に改善し、歩行能力も向上します。
人工関節の耐用年数は約15~20年とされており、若年層の場合は再手術が必要になる可能性があります。
手術を選択する際には、年齢や生活スタイル、術後のリハビリの重要性を考慮し、医師と十分に相談することが重要です。
リハビリと日常生活の工夫
リハビリは、股関節の機能を維持・向上させるために欠かせません。
適切な運動を行うことで、関節への負担を軽減し、症状の進行を遅らせることができます。
リハビリで推奨される運動
- ストレッチ
股関節周りの筋肉を柔らかく保つことで、動きをスムーズにします。 - 筋力トレーニング
中殿筋や大腿四頭筋を鍛えることで、股関節への負担を軽減します。 - 水中運動
水の浮力を利用することで関節に負担をかけずに運動ができます。
日常生活の工夫
- 正しい姿勢を意識する
猫背や片側に重心をかける姿勢を避ける。 - 椅子を活用する
和式の生活を避け、洋式トイレや椅子を使うことで股関節への負担を軽減。 - 適度な体重管理
体重が増えると股関節への負担が増すため、食生活にも気を配る。
変形性股関節症でやってはいけないこと
変形性股関節症の症状を悪化させないためには、日常生活で避けるべき行動があります。
これらを意識することで、痛みを軽減し、進行を抑えることができます。
痛みを無視すること
股関節の痛みを放置すると、病気が進行し、関節の変形が進んでしまう可能性があります。
初期の痛みを「年齢のせい」と思って放置すると、症状が悪化し、保存療法では対応できなくなることもあります。
また、痛みをかばって歩行のバランスが崩れると、膝や腰への負担が増え、二次的な障害を引き起こすこともあります。
痛みを感じたら、早めに医療機関を受診し、適切な対応を取ることが重要です。
運動不足とその影響
運動をしないと、関節を支える筋肉が衰え、股関節にかかる負担が増えてしまいます。
特に、大腿四頭筋や中殿筋の筋力低下は、関節の安定性を低下させ、痛みを悪化させる原因となります。
また、運動不足は体重増加にもつながり、股関節への負担がさらに大きくなります。
適度な運動を継続することで、股関節の健康を維持し、症状の進行を遅らせることができます。
無理な動きや負担のかけ方
変形性股関節症の患者にとって、無理な動きは関節に負担をかけ、症状を悪化させる原因となります。特に以下の動作は避けるべきです。
- 長時間の正座やしゃがみ込み
股関節に大きな負担がかかり、痛みを悪化させる可能性があります。 - 急な動きやジャンプ
関節に強い衝撃を与えるため、痛みが悪化しやすい。 - 重い荷物を持つ
特に片側だけで荷物を持つと、股関節のバランスが崩れ、負担がかかる。
無理な動きを避けつつ、適度な運動を取り入れることが、股関節の健康を維持するために大切です。
変形性股関節症の進行はどう進む?

変形性股関節症は、時間の経過とともに関節の軟骨が摩耗し、股関節の機能が徐々に低下していく進行性の疾患です。
初期段階では痛みが軽度で、一時的な違和感程度ですが、進行するにつれて痛みの頻度や強さが増し、歩行や日常生活に大きな影響を与えるようになります。
最終的には関節の変形が著しくなり、人工股関節置換術が必要になるケースもあります。
そのため、進行を遅らせるための適切なケアと早期の治療介入が重要です。
進行のメカニズム
変形性股関節症の進行は、関節軟骨の摩耗から始まります。
股関節は体重を支える重要な関節であり、軟骨がクッションの役割を果たしてスムーズな動きを可能にしています。
しかし、加齢、過度の負担、先天的な股関節の異常などが原因で軟骨が徐々にすり減り、炎症が生じます。
この炎症が続くことで関節内に異常な骨の増殖(骨棘)が発生し、関節の変形が進行します。
最終的には、骨と骨が直接接触することで強い痛みが生じ、可動域が著しく制限される状態になります。
進行による症状の変化
初期段階では、長時間の歩行や運動後に股関節の軽い痛みや違和感を感じる程度ですが、進行するにつれて以下のような症状が現れます。
中期(進行期)
動作時の痛みが増加し、長時間の歩行が困難になる。
関節の可動域が狭まり、しゃがんだり足を開いたりする動作が制限される。
階段の昇降や立ち上がる動作が辛くなる。
末期(重症期)
安静時や夜間にも痛みを感じるようになる。
歩行が困難になり、杖や歩行補助具が必要になる。
股関節の変形が進み、脚長差や骨盤の傾きが生じる。
早期介入の重要性
変形性股関節症の進行を遅らせるためには、早期介入が不可欠です。
初期段階で適切な治療を行うことで、関節の損傷を最小限に抑え、痛みの進行を防ぐことが可能です。
特に、体重管理、適度な運動、関節に負担をかけない生活習慣の見直しが重要です。
また、リハビリやストレッチを取り入れることで、股関節の可動域を維持し、筋力を強化することができます。
変形性股関節症と日常生活

変形性股関節症は進行性の疾患であり、適切な生活習慣を取り入れることで症状の進行を遅らせ、痛みを軽減することが可能です。
日常生活の中で股関節に負担をかける動作を減らし、ストレッチや運動を取り入れることで、関節の可動域を維持し、生活の質を向上させることができます。
また、患者が抱える悩みに対して適切な対策を講じることで、より快適な生活を送ることが可能になります。
生活習慣の見直し
変形性股関節症の進行を防ぐためには、日常生活の中での股関節への負担を減らし、適切な生活習慣を身につけることが重要です。
以下のポイントに気を付けることで、症状の悪化を防ぐことができます。
1. 体重管理
股関節は体重を支える重要な関節であり、体重が増えるとその分関節への負担も大きくなります。適正体重を維持することが、痛みの軽減や進行の抑制に役立ちます。
- 食生活の改善
バランスの取れた食事を心がけ、過剰なカロリー摂取を避ける。 - 適度な運動
関節に負担をかけない水中ウォーキングやストレッチを取り入れる。
2. 正しい姿勢の維持
猫背や足を組むなどの姿勢は、股関節に余分な負担をかけるため、意識的に正しい姿勢を保つことが大切です。
- 座るとき
深く腰掛け、膝と股関節が90度になるようにする。 - 立つとき
片足に体重をかけすぎないようにバランスを意識する。 - 歩くとき
すり足ではなく、しっかりと足を上げて歩く。
3. 生活動作の工夫
日常生活の中で股関節に負担をかけないよう、以下のような工夫が役立ちます。
- 階段よりエレベーターを利用
- 杖や手すりを活用
- 靴の選び方に注意
- 和式トイレより洋式トイレを使用
可動性向上のためのストレッチ
股関節の可動域を維持し、筋力を強化するためには、定期的なストレッチが有効です。
無理のない範囲で、ゆっくりとした動作で行うことが大切です。
1. 股関節のストレッチ
股関節の開閉ストレッチ
床に座り、両足の裏を合わせて膝を開く。
背筋を伸ばした状態で、ゆっくりと前屈する。
30秒キープを3回繰り返す。
仰向けでのストレッチ
仰向けに寝て、片膝を胸に引き寄せる。
反対の脚は伸ばしたままリラックスする。
30秒ずつ左右交互に行う。
2. 筋力強化ストレッチ
股関節を支える筋肉を鍛えることで、関節の負担を軽減できます。
椅子を使ったスクワット
椅子の前に立ち、背筋を伸ばしたままゆっくり腰を下ろし、再び立ち上がる。
膝がつま先より前に出ないように注意する。
10回×3セットを目安に行う。
横向きでの脚上げ運動
横向きに寝て、上側の脚をゆっくり持ち上げる。
股関節を意識しながら10回×3セット行う。
ストレッチは毎日続けることが大切であり、無理なく継続することで股関節の柔軟性が向上し、痛みを軽減することができます。
変形性股関節症の痛みの対策
変形性股関節症の患者は、日常生活のさまざまな場面で困難を感じることがあります。代表的な悩みとその対策を紹介します。
1. 「歩くのが辛い」場合の対策
杖を使用して負担を軽減。
無理に長時間歩かず、こまめに休憩を取る。
クッション性の高い靴を選ぶ。
2. 「夜間の痛みが強い」場合の対策
就寝前に温熱療法(湯たんぽ、温湿布)を活用。
横向きで寝る際は、脚の間にクッションを挟んで関節の負担を軽減。
寝具は適度な硬さのものを選び、体圧を分散させる。
3. 「階段の昇り降りが大変」場合の対策
手すりを使用しながら昇り降りする。
可能であればエレベーターやエスカレーターを利用。
片脚ずつ慎重に昇降し、無理な負担をかけない。
4. 「しゃがむ動作が辛い」場合の対策
座る際は椅子を利用し、床に直接座らないようにする。
低い位置のものを取る際は、腰を曲げるのではなく、膝を曲げる動作を意識する。
収納の配置を工夫し、できるだけ高い位置に物を置く。
5. 「股関節の硬さが気になる」場合の対策
毎日のストレッチを習慣にする。
水中運動(プールでの歩行運動)を取り入れる。
お風呂で温めながら関節をゆっくり動かす。
変形性股関節症は、日常生活の中で少しの工夫をするだけで、症状を軽減し快適に過ごすことができます。
適切なストレッチや生活習慣の見直しを行い、無理なく継続していくことが重要です。
【まとめ】変形性股関節症が女性に多い理由とは?

変形性股関節症は女性に多く発症し、その主な要因としてホルモンの変化、筋力の違い、妊娠・出産による骨盤への影響が挙げられます。
しかし、生活習慣の改善や適度な運動、早期のリハビリを取り入れることで、症状の進行を遅らせることが可能です。
特に体重管理や関節に負担をかけない動作の工夫は、日常生活の中で手軽に取り入れられる対策です。
股関節に痛みや違和感を感じたら、早めに医療機関を受診し、適切な治療やリハビリを行うことが大切です。日々の小さなケアが、股関節の健康を守る第一歩となります。